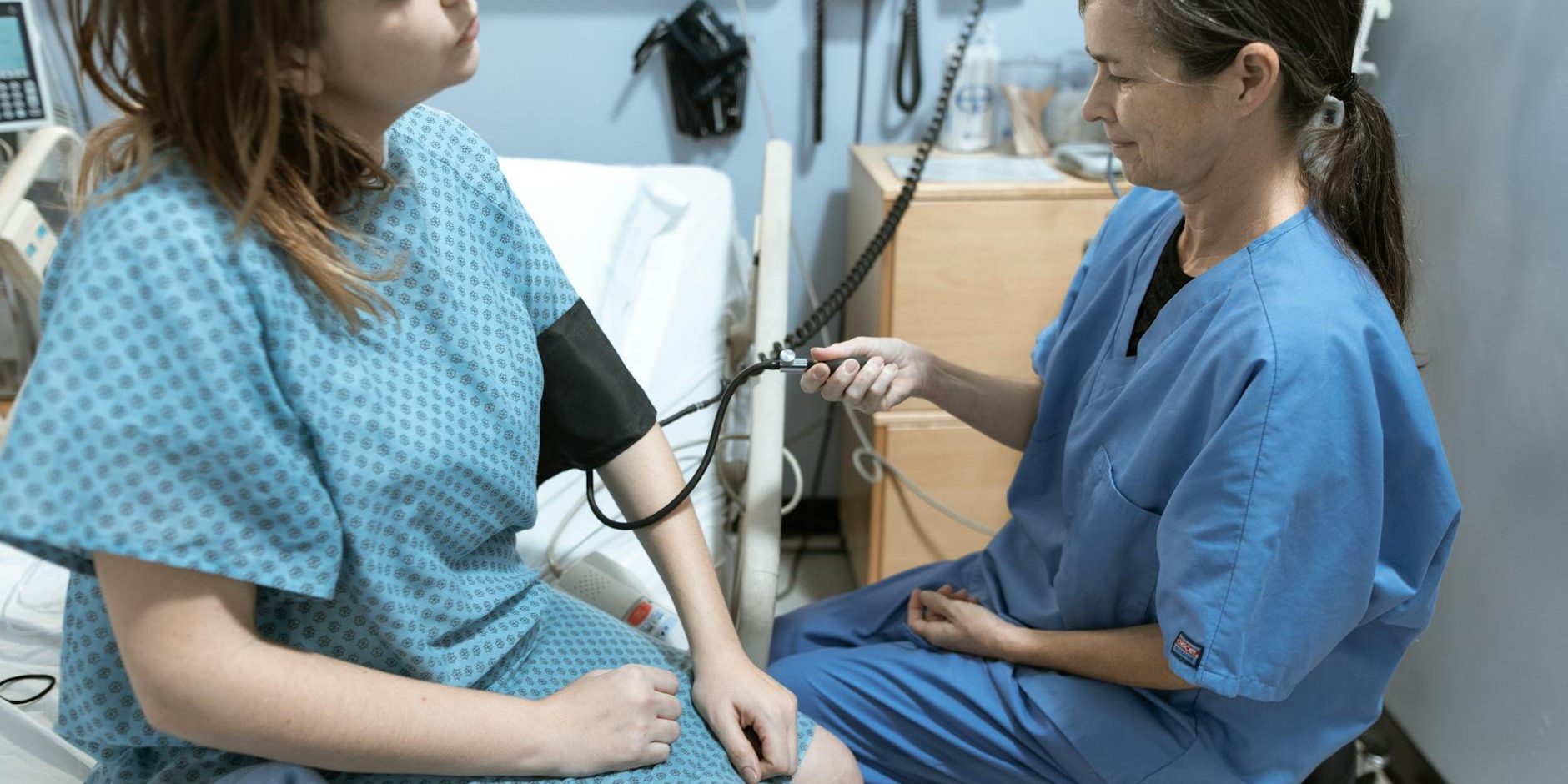
Îl primește ca pe o urgență. Iar primele 72 de ore de detoxifiere medicală sunt, de multe ori, momentul în care se vede diferența dintre „încerc să mă las” și „mă las în siguranță, cu ajutor”.
Detoxifierea nu este o probă de voință. Este un proces biologic și psihologic, cu riscuri reale, care se gestionează cel mai bine într-un cadru medical.
De ce primele 72 de ore sunt considerate „fereastra critică”
Dependența schimbă felul în care creierul reglează recompensa, stresul, somnul și chiar funcții autonome precum pulsul și tensiunea.
Când substanța dispare brusc, sistemele care s-au adaptat la prezența ei rămân „descoperite”. Rezultatul este sevrajul: un ansamblu de simptome care pot varia de la disconfort intens la complicații severe.
În această fereastră apar frecvent: deshidratare, dezechilibre electrolitice, creșteri ale tensiunii, tulburări de ritm, agitație, delir, convulsii sau risc de recădere prin impulsuri greu de controlat.
În Europa, instituții precum EUDA urmăresc constant tendințele și efectele consumului de substanțe, tocmai pentru că riscurile medicale și sociale sunt semnificative și în schimbare.
Ce înseamnă, de fapt, detoxifiere medicală
Detoxifierea medicală nu este doar „să scoți substanța din corp”.
Este o intervenție structurată, în care echipa medicală evaluează riscurile, tratează simptomele de sevraj, previne complicațiile și creează un pod către tratamentul de fond al dependenței.
În practică, detoxul medical include: evaluare clinică, monitorizarea semnelor vitale, analize atunci când sunt necesare, hidratare, corectarea dezechilibrelor și medicație țintită pentru sevraj, anxietate, greață, durere sau insomnie.
Cu ce începe internarea sau evaluarea inițială
Primele 60–90 de minute sunt adesea mai „administrative” decât își imaginează oamenii.
Dar fiecare întrebare are un scop: ce ai consumat, cât, de cât timp, când a fost ultima doză, ce medicamente iei, ce boli ai, ce episoade de sevraj ai mai avut.
Se verifică semne vitale (puls, tensiune, temperatură, saturație), nivelul de conștiență, gradul de anxietate și riscul de auto-vătămare.
În funcție de situație, se pot recomanda analize (electroliți, funcție hepatică, glicemie), EKG sau testare toxicologică. Nu ca „pedeapsă”, ci ca să se reducă riscul de surprize.
Primele 0–12 ore: începutul sevrajului și „valul” psihologic
În acest interval, multe persoane încă au în sânge urme ale substanței, dar corpul începe să ceară „normalul” cu care s-a obișnuit.
Simptomele timpurii pot include: neliniște, transpirații, tremor fin, greață, dureri musculare, cefalee, iritabilitate și o anxietate care pare disproporționată.
Psihologic, apare frecvent o combinație de rușine, frică și ambivalență: „vreau să mă las” vs. „nu suport ce simt”.
În detoxul medical, aici se face diferența prin intervenții simple, dar decisive: hidratare corectă, controlul grețurilor, reducerea agitației, un plan clar pentru somn și monitorizare atentă.
Intervalul 12–24 ore: corpul începe să negocieze dur
Pentru multe substanțe, acesta este momentul în care sevrajul devine evident și poate escalada.
Pot apărea: creșteri ale tensiunii și pulsului, frisoane, hipersensibilitate la lumină și zgomot, crampe abdominale, diaree, dureri osoase și o neliniște motorie greu de controlat.
Somnul se fragmentează. Iar lipsa somnului amplifică anxietatea și impulsul de a renunța la detox.
În funcție de substanță, medicul poate introduce medicație specifică pentru sevraj sau poate ajusta dozele pentru a preveni complicații. Aici, supravegherea contează: aceeași intensitate a simptomelor poate fi „normală” într-un caz și periculoasă în altul.
Intervalul 24–48 ore: vârful pentru unele sevraje, risc crescut pentru altele
Acesta este intervalul pe care mulți îl descriu drept „cel mai greu”.
În sevrajul de alcool, riscul de complicații serioase crește, inclusiv delir, confuzie, halucinații și convulsii. De aceea, detoxul de alcool acasă poate fi periculos.
În sevrajul de opioide, deși simptomele sunt rareori letale prin ele însele, pot fi extrem de intense: dureri, vărsături, diaree, frisoane, agitație, insomnie. Deshidratarea și epuizarea devin riscuri reale.
În sevrajul de stimulante (de exemplu cocaină sau amfetamine), tabloul poate fi mai mult psihologic: „crash” cu oboseală profundă, anhedonie, iritabilitate și uneori idei depresive. Fișele informative despre stimulante subliniază potențialul lor de dependență și efectele puternice asupra sistemului nervos central.
În sevrajul de benzodiazepine, problema majoră este că oprirea bruscă poate declanșa simptome severe, inclusiv convulsii. Fișele despre benzodiazepine evidențiază efectul lor sedativ și rolul în reducerea convulsiilor, ceea ce explică de ce întreruperea necontrolată poate fi riscantă.
În detoxul medical, în acest interval se urmărește atent: orientarea (confuzie vs. luciditate), tremorul, transpirațiile, temperatura, tensiunea, semnele de deshidratare și apariția simptomelor neuropsihiatrice.
Intervalul 48–72 ore: se stabilizează corpul, dar începe „munca grea”
Pentru unii pacienți, după 48–72 de ore apare o ușoară „așezare”: simptomele fizice se domolesc, iar semnele vitale se apropie de normal.
Pentru alții, mai ales în sevraje cu risc (alcool, benzodiazepine), această perioadă rămâne una care necesită vigilență medicală, deoarece complicațiile pot apărea și mai târziu, în funcție de istoricul de consum și de starea generală.
Pe plan psihologic, însă, aici apare adesea surpriza: când durerea fizică scade, cresc gândurile. Regretul, frica de viitor, rușinea, conflictele din familie, presiunea financiară.
În această etapă, detoxul nu ar trebui să se oprească la „ai trecut de sevraj”. Este momentul în care se discută planul: ce urmează, ce tratament de menținere există, ce psihoterapie are sens, ce sprijin familial e nevoie.
Cum diferă sevrajul în funcție de substanță
Nu există un „sevraj standard”. Există sevraje, fiecare cu cronologia și riscurile lui.
Alcool: poate evolua de la tremor și anxietate la delir și convulsii. Monitorizarea și medicația adecvată pot preveni complicațiile.
Opioide (inclusiv heroină și opioide sintetice): simptomele pot fi intense și pot împinge rapid spre recădere. Suportul medical reduce suferința și riscul de abandon.
Benzodiazepine: necesită, de regulă, o strategie medicală atentă, adesea cu scădere graduală, tocmai pentru a evita sevrajul sever.
Stimulante (cocaină, amfetamine, metamfetamină): accentul cade pe „căderea” psihică, insomnie sau hipersomnie, iritabilitate și risc de episoade depresive.
Cannabis și alte substanțe: sevrajul poate include iritabilitate, insomnie, scăderea apetitului și anxietate. Nu e „imaginar”, dar de obicei are alt profil de risc decât alcoolul sau benzodiazepinele.
Ce monitorizează echipa medicală, dincolo de simptome
În detox, detaliile mici pot anunța probleme mari.
Se urmăresc semne vitale, gradul de agitație, orientarea în timp și spațiu, hidratarea, diureza, temperatura, calitatea somnului și capacitatea pacientului de a se alimenta.
Se evaluează și riscul psihiatric: atacuri de panică, idei suicidare, episoade psihotice, traumă reactivată. Detoxul este adesea momentul în care aceste lucruri ies la suprafață.
Medicație și intervenții: ce e realist să te aștepți
Detoxul medical nu înseamnă „să fii sedat complet”. Înseamnă să fii stabilizat.
Medicația se alege în funcție de substanță, severitate și comorbidități. Uneori se folosesc scheme care reduc treptat riscul de convulsii, alteori se tratează simptomatic: greață, durere, diaree, anxietate, insomnie.
În paralel, se lucrează cu măsuri non-farmacologice: rutină de somn, reducerea stimulilor, alimentație ușoară, tehnici de respirație, suport psihologic scurt și clar.
Semne de alarmă care cer intervenție imediată
În primele 72 de ore, există simptome care nu se negociază și nu se „așteaptă să treacă”.
Confuzie severă, halucinații, convulsii, febră mare, dureri toracice, dificultăți de respirație, vărsături incoercibile, deshidratare evidentă, leșin, agitație extremă sau idei de auto-vătămare sunt motive de evaluare urgentă.
Acesta este unul dintre argumentele centrale pentru detoxul medical: nu toate complicațiile pot fi anticipate, dar multe pot fi prevenite dacă sunt prinse la timp.
De ce detoxul nu este tratamentul complet al dependenței
Detoxul este începutul, nu finalul.
După ce corpul se stabilizează, rămân vulnerabilitățile care au întreținut consumul: stres cronic, depresie sau anxietate, traumă, anturaj, obiceiuri, lipsa de sprijin.
Fără un plan de continuare, riscul de recădere rămâne ridicat, iar toleranța scade. Asta înseamnă că o doză „obișnuită” de dinainte poate deveni periculoasă după o perioadă de abstinență.
Un plan bun după detox poate include psihoterapie, psihiatrie, tratament medicamentos de menținere acolo unde este indicat, grupuri de suport și implicarea familiei.
Ce poți face tu, concret, ca să treci mai sigur prin primele 72 de ore
Să spui adevărul complet despre consum, inclusiv combinațiile. Multe riscuri apar din amestecuri de substanțe, alcool și medicamente.
Să anunți dacă ai avut convulsii în trecut, delir, internări, episoade psihotice sau tentative de suicid. Aceste informații schimbă planul medical.
Să accepți că disconfortul poate exista, chiar și cu tratament. Scopul nu este „zero simptome”, ci siguranță și control.
Să te gândești din ziua 1 la ziua 4: cine te susține, unde mergi, cum arată următoarele săptămâni.
Cum te poate ajuta Social MED în această etapă
La Social MED, detoxifierea medicală este tratată ca o urgență umană, nu ca un eșec personal.
Echipa noastră combină supravegherea medicală, evaluarea psihologică și planificarea pașilor următori, astfel încât primele 72 de ore să nu fie doar „supraviețuite”, ci transformate într-un început stabil pentru recuperare.
Lucrăm cu un cadru empatic, non-judicativ, orientat pe siguranță, confidențialitate și continuitatea tratamentului după detox.
Nu trebuie să treci prin asta singur… Dacă tu sau cineva apropiat trece prin sevraj sau se pregătește de detoxifiere, cere ajutor medical cât mai repede. Un plan corect în primele 72 de ore poate schimba tot ce urmează.
Notă editorială: Pentru context despre tendințele consumului și riscurile asociate în Europa, precum și despre clasele de substanțe și efectele lor, ne-am orientat după sinteze publice și fișe informative ale EUDA (European Drug Report și resurse conexe) și DEA (Drug Fact Sheets pentru stimulante, depresante și benzodiazepine).
Întrebări frecvente
Răspunsuri rapide și clare, extrase din subiectele discutate în articol.
Este sigur să fac detox acasă în primele 72 de ore?
Depinde de substanță, cantitate, istoricul tău medical și dacă ai avut sevraje complicate. Pentru alcool și benzodiazepine, detoxul acasă poate fi periculos din cauza riscului de convulsii și delir. O evaluare medicală înainte este cea mai sigură opțiune.
Când apar de obicei simptomele de sevraj?
Multe simptome pot începe în primele 6–12 ore de la ultima doză, apoi se intensifică în următoarele 24–48 de ore. Cronologia exactă diferă în funcție de substanță, durata consumului și metabolism.
Detoxifierea medicală înseamnă că voi fi sedat complet?
Nu. Scopul este stabilizarea și prevenirea complicațiilor, nu sedarea profundă. Medicația se ajustează astfel încât să reduci riscurile și suferința, păstrând în același timp siguranța și funcționarea de bază.
Care sunt cele mai periculoase semne în primele 72 de ore?
Confuzie severă, halucinații, convulsii, febră mare, durere în piept, dificultăți de respirație, leșin, vărsături persistente cu deshidratare, agitație extremă sau idei de auto-vătămare. Acestea necesită evaluare medicală imediată.
După detox sunt „vindecat” de dependență?
Detoxul tratează sevrajul și stabilizează corpul, dar dependența este o afecțiune cronică ce necesită tratament continuu. Recuperarea pe termen lung include de obicei psihoterapie, suport social, uneori tratament medicamentos și un plan de prevenire a recăderii.